Hiperinfección por strongyloides stercolaris en un paciente joven con infección por HTLV-1 y colitis ulcerativa
DOI:
https://doi.org/10.22516/25007440.688Palabras clave:
strongyloides, virus linfotrópico Ttipo 1 humano, eosinofilia pulmonar, colitis ulcerosaResumen
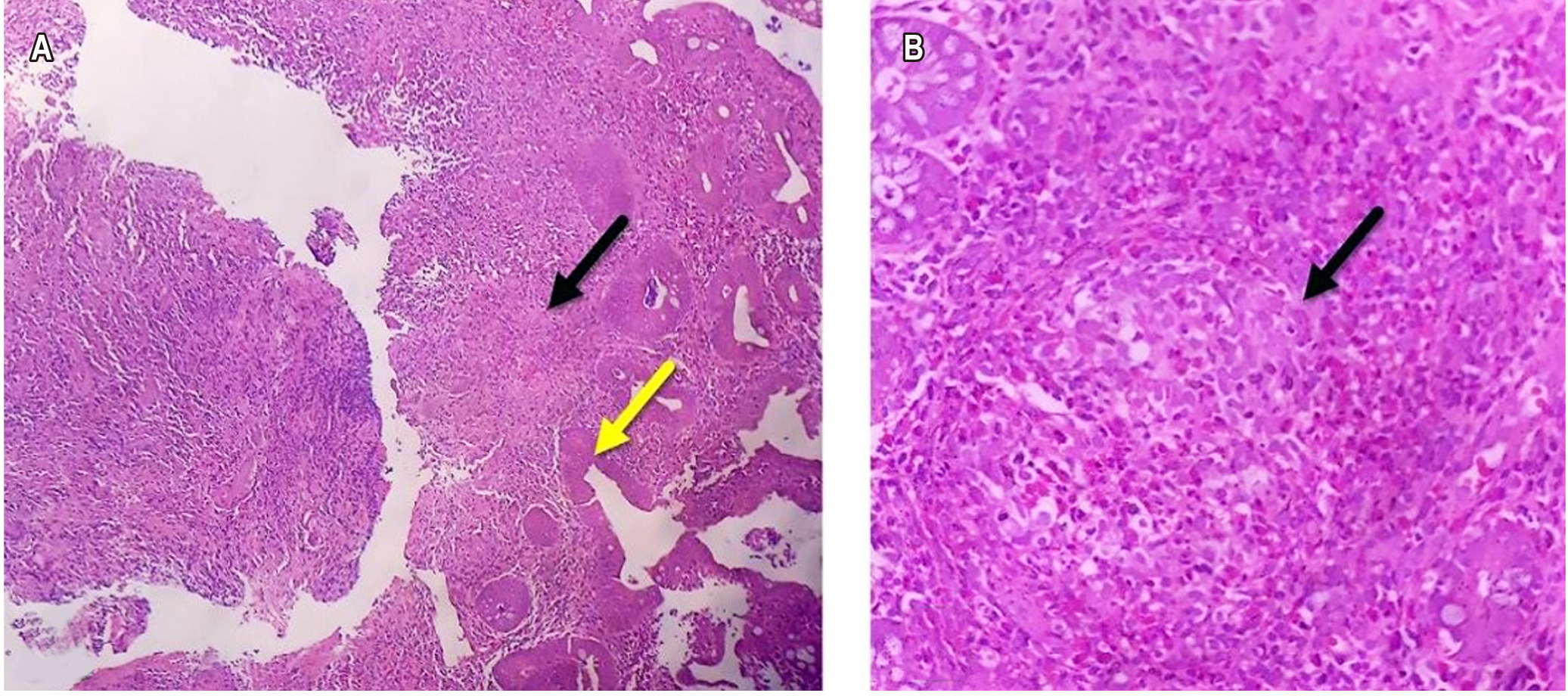
La strongiloidiasis es una infección causada por el parásito strongyloides stercolaris (SS), se asocia con una alta mortalidad en pacientes inmunosuprimidos debido a una diseminación larvaria y síndrome de hiperinfección. El compromiso de la mucosa gástrica es raro, pero cuando se presenta se caracteriza por sangrado digestivo y emesis persistente. Se presenta el caso de un paciente de 27 años con síntomas gastrointestinales, antecedente de infección por HTLV-1 y colitis ulcerativa, quien desarrolló síndrome de hiperinfección por SS. Se describe la presentación clínica, diagnóstico, tratamiento y complicaciones derivadas del cuadro infeccioso.
Descargas
Referencias bibliográficas
Mathison BA, Pritt BS. 2019. Medical parasitology taxonomy update, 2016 –2017. J Clin Microbiol 57:e01067-18. https://doi.org/10.1128/JCM.01067-18.
Wang LF, Xu L, Luo SQ, Xie H, Chen W, Wu ZD, Sun X. Diagnosis of Strongyloides stercoralis by morphological characteristics combine with molecular biological methods. Parasitol Res. 2017;116(4):1159-63. https://doi.org/10.1007/s00436-017-5389-y
González-Horna PJ, Iglesias-Osores SA. Morfología de Strongyloides stercoralis. Rev del Cuerpo Médico del HNAAA. 2018;10(3):169-70. https://doi.org/10.35434/rcmhnaaa.2017.103.11
Grove DI. Leading article-Tropical infection of the gastrointestinal tract and liver series Strongyloidiasis: a conundrum for gastroenterologists. Gut. 1994;35(4):437-40. https://doi.org/10.1136/gut.35.4.437
Schär F, Trostdorf U, Giardina F, Khieu V, Muth S, Marti H, Vounatsou P, Odermatt P. Strongyloides stercoralis: Global Distribution and Risk Factors. PLoS Negl Trop Dis. 2013;7(7):1-17. https://doi.org/10.1371/journal.pntd.0002288
Greaves D, Coggle S, Pollard C, Aliyu SH, Moore EM. Strongyloides stercoralis infection. BMJ. 2013;347(7919):1-6. https://doi.org/10.1136/bmj.f4610
Ghosh K, Ghosh K. Strongyloides stercoralis septicaemia following steroid therapy for eosinophilia: report of three cases. Trans R Soc Trop Med Hyg. 2007;101(11):1163-5. https://doi.org/10.1016/j.trstmh.2007.05.021
Roxby. AC, Gottlieb. GS, Limaye AP. Strongyloidiasis in transplant patients. Clin Infect Dis. 2009;49(9):1411-23.
https://doi.org/10.1086/630201
Verdonck K, González E, Van Dooren S, Vandamme AM, Vanham G, Gotuzzo E. Human T-lymphotropic virus 1: recent knowledge about an ancient infection. Lancet Infect Dis. 2007;7(4):266-81. https://doi.org/10.1016/S1473-3099(07)70081-6
Terashima A, Alvarez H, Tello R, Infante R, Freedman DO, Gotuzzo E. Treatment failure in intestinal strongyloidiasis: An indicator of HTLV-I infection. Int J Infect Dis. 2002;6(1):28-30. https://doi.org/10.1016/S1201-9712(02)90132-3
Vadlamudi RS, Chi DS, Krishnaswamy G. Intestinal strongyloidiasis and hyperinfection syndrome. Clin Mol Allergy. 2006;4:1-13. https://doi.org/10.1186/1476-7961-4-8
Corti M. Strongyloides stercoralis in immunosuppressed patients. Arch Clin Infect Dis. 2016;11(1):1-10.
https://doi.org/10.5812/archcid.27510
Buonfrate D, Formenti F, Perandin F, Bisoffi Z. Novel approaches to the diagnosis of Strongyloides stercoralis infection. Clin Microbiol Infect. 2015;21(6):543-52. https://doi.org/10.1016/j.cmi.2015.04.001
Qu Z, Kundu UR, Abadeer RA, Wanger A. Strongyloides colitis is a lethal mimic of ulcerative colitis: the key morphologic differential diagnosis. Hum Pathol. 2009;40(4):572-7. https://doi.org/10.1016/j.humpath.2008.10.008
Poveda J, El-Sharkawy F, Arosemena LR, García-Buitrago MT, Rojas CP. Strongyloides Colitis as a Harmful Mimicker of Inflammatory Bowel Disease . Case Rep Pathol. 2017;2017:1-4. https://doi.org/10.1155/2017/2560719
Suzuki Y, Suda T. Eosinophilic pneumonia: A review of the previous literature, causes, diagnosis, and management. Allergol Int. 2019;68(4):413-9. https://doi.org/10.1016/j.alit.2019.05.006
DiGiulio M. Strongyloidiasis. J Nurse Pract. 2019;15(6):438-43. https://doi.org/10.1016/j.nurpra.2019.03.015
Erstad BL. Albumin disposition in critically Ill patients. J Clin Pharm Ther. 2018;43(5):746-51. https://doi.org/10.1111/jcpt.12742
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Aquellos autores/as que tengan publicaciones con esta revista, aceptan los términos siguientes:
Los autores/as ceden sus derechos de autor y garantizarán a la revista el derecho de primera publicación de su obra, el cuál estará simultáneamente sujeto a la Licencia de reconocimiento de Creative Commons que permite a terceros compartir la obra siempre que se indique su autor y su primera publicación en esta revista.
Los contenidos están protegidos bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.

| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |