La esteatohepatitis no alcohólica: una causa emergente de cirrosis en Colombia
DOI:
https://doi.org/10.22516/25007440.783Palabras clave:
Enfermedad del Hígado Graso no Alcohólico, Cirrosis Hepática, Síndrome MetabólicoResumen
Introducción: la cirrosis hepática es una importante causa de morbimortalidad en América Latina; el incremento de la prevalencia del síndrome metabólico en nuestra población podría estar cambiando el perfil epidemiológico de los pacientes con enfermedad hepática crónica avanzada.
Objetivos: caracterizar un grupo de pacientes con cirrosis hepática y determinar la contribución de la esteatohepatitis no alcohólica (NASH) como factor etiológico de esta población en la ciudad de Cartagena de Indias, Colombia, en un centro de atención ambulatoria de hepatología.
Métodos: estudio retrospectivo, transversal, analítico. Se incluyeron todos los pacientes que acudieron al seguimiento de hepatología con diagnóstico de cirrosis hepática que se encontraban en el protocolo de seguimiento semestral que incluía el cribado de hepatocarcinoma y várices esofágicas.
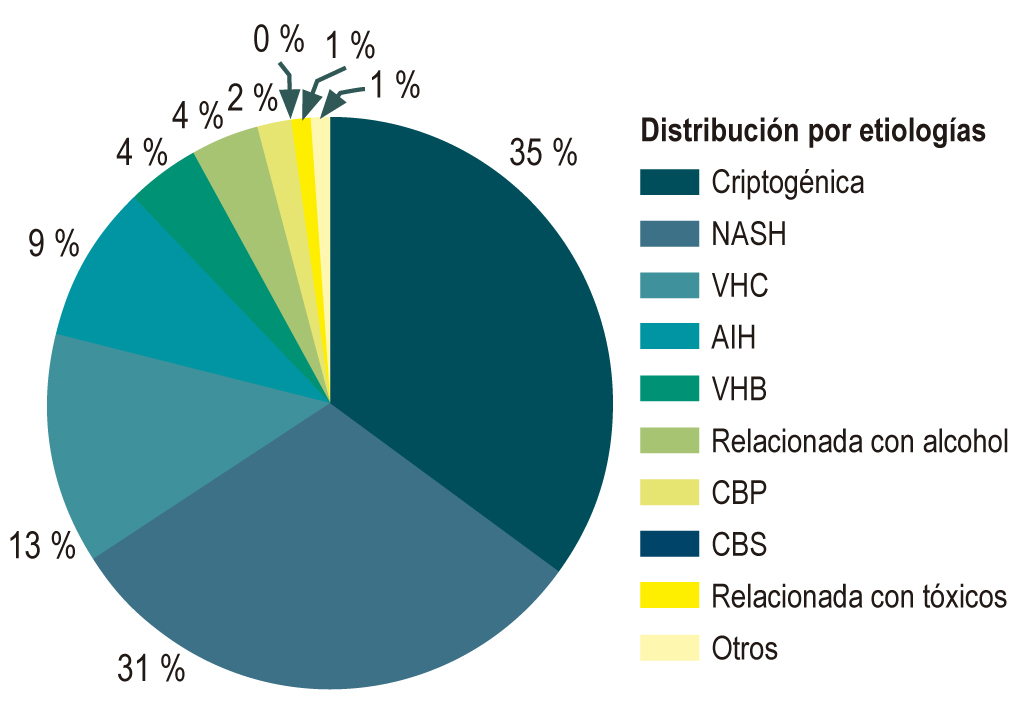
Resultados: se incluyeron 346 pacientes. La mayoría fueron mujeres (54,3 %). La primera y segunda causa de cirrosis fue la criptogénica (35 %) y la NASH (30,9 %), respectivamente; seguidas de las hepatitis virales (17 %) y enfermedades autoinmunes (9 %). De estos pacientes, el 87,4 % se encontraba dentro de las categorías A y B de la escala pronóstica de Child-Turcotte-Pugh, y solo el 12,5 % (33 pacientes) en estadio C. El 60 % había presentado al menos una descompensación clínica, 38 % tenía antecedentes de hemorragia por várices y 4 %, diagnóstico de hepatocarcinoma. El 80,6 % de los pacientes con cirrosis NASH era diabético y el 46,7 % tenía exceso de peso.
Conclusión: La cirrosis NASH es una causa emergente de enfermedad hepática crónica avanzada en Colombia.
Descargas
Referencias bibliográficas
D’Amico G, Garcia-Tsao G, Pagliaro L. Natural history and prognostic indicators of survival in cirrhosis: a systematic review of 118 studies. J Hepatol. 2006;44(1):217-31. https://doi.org/10.1016/j.jhep.2005.10.013
Balabaud C, Bioulac-Sage P. Cirrhosis: what else? Gastroenterol Clin Biol. 2010;34(4-5):252-4. https://doi.org/10.1016/j.gcb.2010.03.007
Heidelbaugh JJ, Bruderly M. Cirrhosis and chronic liver failure: part I. Diagnosis and evaluation. Am Fam Physician. 2006;74(5):756-62.
Laclé-Murray A, Esquivel-Chaverri M, Madrigal-López M, Alpízar-Chacón C. Prevalencia de esteatosis hepática no alcohólica en personas diabéticas tipo 2. Acta Médica Costarricense. 2014;56(1):17-22. https://doi.org/10.51481/amc.v56i1.826
Souza MR, Diniz Mde F, Medeiros-Filho JE, Araújo MS. Metabolic syndrome and risk factors for non-alcoholic fatty liver disease. Arq Gastroenterol. 2012;49(1):89-96. https://doi.org/10.1590/s0004-28032012000100015
Younossi Z, Anstee QM, Marietti M, Hardy T, Henry L, Eslam M, et al. Global burden of NAFLD and NASH: trends, predictions, risk factors and prevention. Nat Rev Gastroenterol Hepatol. 2018;15(1):11-20. https://doi.org/10.1038/nrgastro.2017.109
Nassir F, Rector RS, Hammoud GM, Ibdah JA. Pathogenesis and Prevention of Hepatic Steatosis. Gastroenterol Hepatol (N Y). 2015;11(3):167-75.
Sheka AC, Adeyi O, Thompson J, Hameed B, Crawford PA, Ikramuddin S. Nonalcoholic Steatohepatitis: A Review. JAMA. 2020;323(12):1175-1183. https://doi.org/10.1001/jama.2020.2298
Ascha MS, Hanouneh IA, Lopez R, Tamimi TA, Feldstein AF, Zein NN. The incidence and risk factors of hepatocellular carcinoma in patients with nonalcoholic steatohepatitis. Hepatology. 2010;51(6):1972-8. https://doi.org/10.1002/hep.23527
Giraldo Montoya ÁM, Barraza Amador M, Villa Velásquez H, Martínez JW, García Castro G. Caracterización epidemiológica de pacientes con cirrosis en una consulta de gastroenterología en Pereira, Colombia, 2009-2012. Revista Médica Risaralda. 2014;20(2):86-94.
Escorcia, E Marrugo W. Caracterización epidemiológica y clínica de la cirrosis hepática en un centro regional del caribe colombiano: clínica general del norte. Enero 2012 a marzo 2017. Biociencias. 2018;13(1):17-30. https://doi.org/10.18041/2390-0512/bioc..1.2242
Prieto JE, Sánchez PS, Prieto RG, Rojas EL, González L, Mendivelso F. Características clínicas y descompensación en pacientes con cirrosis hepática atendidos en dos centros de hepatología en la ciudad de Bogotá D.C., 2010-2014. Rev Colomb Gastroenterol. 2016;31(1):1-8. https://doi.org/10.22516/25007440.66
de Franchis R; Baveno VI Faculty. Expanding consensus in portal hypertension: Report of the Baveno VI Consensus Workshop: Stratifying risk and individualizing care for portal hypertension. J Hepatol. 2015;63(3):743-52. https://doi.org/10.1016/j.jhep.2015.05.022
Marrero JA, Kulik LM, Sirlin CB, Zhu AX, Finn RS, Abecassis MM, et al. Diagnosis, Staging, and Management of Hepatocellular Carcinoma: 2018 Practice Guidance by the American Association for the Study of Liver Diseases. Hepatology. 2018;68(2):723-750. https://doi.org/10.1002/hep.29913
Calès P, Zabotto B, Meskens C, Caucanas JP, Vinel JP, Desmorat H, et al. Gastroesophageal endoscopic features in cirrhosis. Observer variability, interassociations, and relationship to hepatic dysfunction. Gastroenterology. 1990;98(1):156-62. https://doi.org/10.1016/0016-5085(90)91305-P
Chalasani N, Younossi Z, Lavine JE, Charlton M, Cusi K, Rinella M, et al. The diagnosis and management of nonalcoholic fatty liver disease: Practice guidance from the American Association for the Study of Liver Diseases. Hepatology. 2018;67(1):328-357. https://doi.org/10.1002/hep.29367
Ghany MG, Morgan TR; AASLD-IDSA Hepatitis C Guidance Panel. Hepatitis C Guidance 2019 Update: American Association for the Study of Liver Diseases-Infectious Diseases Society of America Recommendations for Testing, Managing, and Treating Hepatitis C Virus Infection. Hepatology. 2020;71(2):686-721. https://doi.org/10.1002/hep.31060
Terrault NA, Lok ASF, McMahon BJ, Chang KM, Hwang JP, Jonas MM, et al. Update on prevention, diagnosis, and treatment of chronic hepatitis B: AASLD 2018 hepatitis B guidance. Hepatology. 2018;67(4):1560-1599. https://doi.org/10.1002/hep.29800
Mack CL, Adams D, Assis DN, Kerkar N, Manns MP, Mayo MJ, et al. Diagnosis and Management of Autoimmune Hepatitis in Adults and Children: 2019 Practice Guidance and Guidelines From the American Association for the Study of Liver Diseases. Hepatology. 2020;72(2):671-722. https://doi.org/10.1002/hep.31065
Crabb DW, Im GY, Szabo G, Mellinger JL, Lucey MR. Diagnosis and Treatment of Alcohol-Associated Liver Diseases: 2019 Practice Guidance From the American Association for the Study of Liver Diseases. Hepatology. 2020;71(1):306-333. https://doi.org/10.1002/hep.30866
Lindor KD, Bowlus CL, Boyer J, Levy C, Mayo M. Primary Biliary Cholangitis: 2018 Practice Guidance from the American Association for the Study of Liver Diseases. Hepatology. 2019;69(1):394-419. https://doi.org/10.1002/hep.30145
Chapman R, Fevery J, Kalloo A, Nagorney DM, Boberg KM, Shneider B, et al. Diagnosis and management of primary sclerosing cholangitis. Hepatology. 2010;51(2):660-78. https://doi.org/10.1002/hep.23294
Powell EE, Cooksley WG, Hanson R, Searle J, Halliday JW, Powell LW. The natural history of nonalcoholic steatohepatitis: a follow-up study of forty-two patients for up to 21 years. Hepatology. 1990;11(1):74-80. https://doi.org/10.1002/hep.1840110114
Ayata G, Gordon FD, Lewis WD, Pomfret E, Pomposelli JJ, Jenkins RL, et al. Cryptogenic cirrhosis: clinicopathologic findings at and after liver transplantation. Hum Pathol. 2002;33(11):1098-104. https://doi.org/10.1053/hupa.2002.129419
Contos MJ, Cales W, Sterling RK, Luketic VA, Shiffman ML, Mills AS, et al. Development of nonalcoholic fatty liver disease after orthotopic liver transplantation for cryptogenic cirrhosis. Liver Transpl. 2001;7(4):363-73. https://doi.org/10.1053/jlts.2001.23011
Caldwell SH, Lee VD, Kleiner DE, Al-Osaimi AM, Argo CK, Northup PG, et al. NASH and cryptogenic cirrhosis: a histological analysis. Ann Hepatol. 2009;8(4):346-52. https://doi.org/10.1016/S1665-2681(19)31748-X
Li B, Zhang C, Zhan YT. Nonalcoholic Fatty Liver Disease Cirrhosis: A Review of Its Epidemiology, Risk Factors, Clinical Presentation, Diagnosis, Management, and Prognosis. Can J Gastroenterol Hepatol. 2018;2018:2784537. https://doi.org/10.1155/2018/2784537
Kabbany MN, Conjeevaram Selvakumar PK, Watt K, Lopez R, Akras Z, Zein N, et al. Prevalence of Nonalcoholic Steatohepatitis-Associated Cirrhosis in the United States: An Analysis of National Health and Nutrition Examination Survey Data. Am J Gastroenterol. 2017;112(4):581-587. https://doi.org/10.1038/ajg.2017.5
Abarca J, Peñaherrera V, Garcés C, Córdova A, Carrillo L, Sáenz R. Etiología, sobrevida, complicaciones y mortalidad en cirrosis hepática en el Ecuador. Evaluación retrospectiva de 15 años (1989-2003). Gastr Latinoam. 2006;17(1):29-34.
García DS, Martínez Artola Y, Poncino DA, Ferreira Rubino M, Escobar R, Khoury M. Etiología de la cirrosis: los cambios epidemiológicos entre los períodos 1995-2002 y 2010-2017. Acta Gastroenterol Latinoam. 2020;50(3):271-8. https://doi.org/10.52787/JEFK3470
Encuesta Nacional de la Situación Nutricional (ENSIN 2015) [Internet]. OSAN Colombia - Observatorio de Seguridad Alimentaria y Nutrición. Ministerio de Salud de la República de Colombia. [citado el 20 de noviembre de 2021]. Disponible en línea: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/VS/ED/PSP/presentacion-lanzamiento-ensin-2015.pdf
Grundy SM. Metabolic syndrome update. Trends Cardiovasc Med. 2016;26(4):364-73. https://doi.org/10.1016/j.tcm.2015.10.004
Lima ML, Mourão SC, Diniz MT, Leite VH. Hepatic histopathology of patients with morbid obesity submitted to gastric bypass. Obes Surg. 2005;15(5):661-9. https://doi.org/10.1381/0960892053923888
Boza C, Riquelme A, Ibañez L, Duarte I, Norero E, Viviani P, Soza A, Fernandez JI, Raddatz A, Guzman S, Arrese M. Predictors of nonalcoholic steatohepatitis (NASH) in obese patients undergoing gastric bypass. Obes Surg. 2005;15(8):1148-53. https://doi.org/10.1381/0960892055002347
D’Amico G, Perricone G. Prediction of Decompensation in Patients with Compensated Cirrhosis: Does Etiology Matter? Curr Hepatol Reports. 2019;18(2):144-56. https://doi.org/10.1007/s11901-019-00473-1
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2022 Revista colombiana de Gastroenterología

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Aquellos autores/as que tengan publicaciones con esta revista, aceptan los términos siguientes:
Los autores/as ceden sus derechos de autor y garantizarán a la revista el derecho de primera publicación de su obra, el cuál estará simultáneamente sujeto a la Licencia de reconocimiento de Creative Commons que permite a terceros compartir la obra siempre que se indique su autor y su primera publicación en esta revista.
Los contenidos están protegidos bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.


| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |













